- Đại cương.
Xét nghiệm máu cơ bản hiện nay có các tên gọi khác nhau:
+ Tổng phân tích tế bào máu: Complete blood count (CBC)
+ Công thức máu: Numeration glomerulaire, formule leucocytaire (NGFL)
Huyết đồ (Hemogramme): là tế bào máu ngoại vi + hồng cầu lưới, nhưng được đánh giá dưới con mắt của bác sỹ chuyên khoa Huyết học. Phương pháp này do người làm chứ không phải máy làm.
- Xét nghiệm máu bằng máy đếm laser
Nguyên lý cơ bản của máy đếm tế bào theo dòng (flow cytometry) là nguyên lý biến đổi điện trở của dòng hạt đi qua cửa sổ có tế bào quang điện và một điện trường. Nguyên lý này giúp phân tích sự khác biệt về kích thước các loại tế bào khác nhau, nhưng không nhận diện chính xác từng loại tế bào.
Các máy đếm tế bào hiện đang được sử dụng có thể chia làm hai loại:
+ Máy đếm tế bào nguyên lý tổng trở: phân biệt từng loại tế bào dựa vào kích thước tế bào.
+ Các máy thế hệ sau: ứng dụng laser và xung điện đa chiều nên có tốc độ cao và phân loại tế bào chính xác hơn.
 |
| Xét nghiệm máu cơ bản |
Với những máy sản xuất trước 1996 khả năng phân loại chính xác các thành phần bạch cầu nói chung không quá 90%. Các máy model gần đây, với việc áp dụng tổng hợp các cơ chế tổng trở, xung điện đa chiều, laser và scatter nên khả năng nhận diện tế bào được nâng đến 95%. Một số serie máy có thể phân biệt được các loại bạch cầu ưa a xít, ưa baso, hồng cầu lưới bằng việc kết hợp với các phương pháp nhuộm men peroxydase, nhuộm RNA/DNA, nhuộm huỳnh quang, phân tích huyết sắc tố (CellDyn 4000 của hãng ABBOTT, SE-Advance của hãng Sysmex…).
Note: Click vào hình để xem rõ hơn.
 |
| Các chỉ số máy đếm tế bào loại 8 thông số |
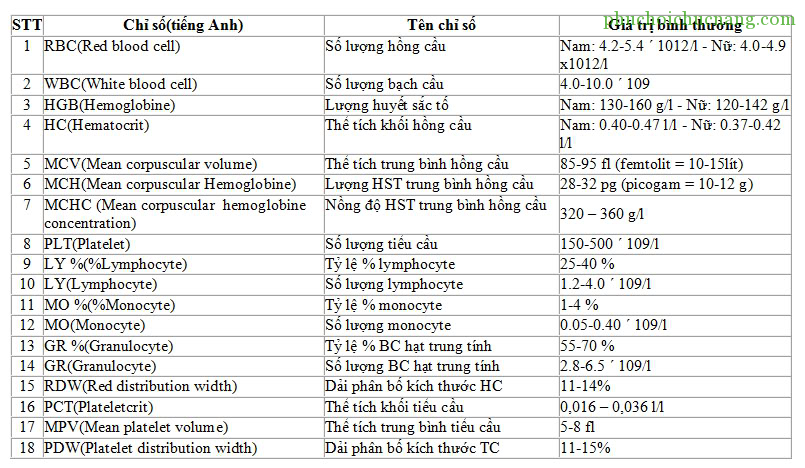 |
| Các chỉ số máy đếm tế bào loại 18 thông số |
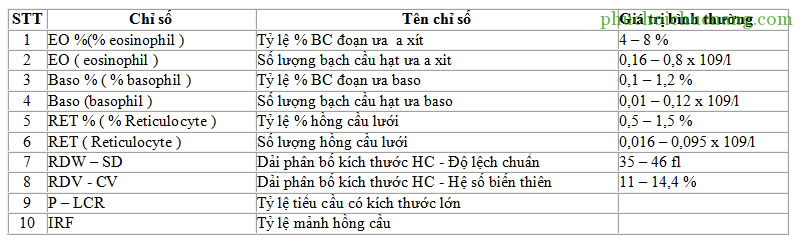 |
| Các chỉ số máy đếm tế bào loại 10 thông số |
Ý nghĩa các chỉ số
Số lượng hồng cầu (RBC – Red Blood Cells):
+ Số lượng hồng cầu có trong một lít máu toàn phần.
- Nam: 4.2 – 5.4 T/l
- Nữ: 4.0 – 4.9 T/l
+ Đơn vị tính Tera/lít ( T/l = 1012 /l ).
Số lượng bạch cầu (WBC – White Blood Cells):
+ Số lượng bạch cầu có trong một lít máu toàn phần.
+ Bình thường: 4 – 10 G/l
+ Đơn vị tính Giga/lít ( G/l = 109/l ).
Số lượng tiểu cầu (PLT – Platelet):
+ Số lượng tiểu cầu có trong một lít máu toàn phần.
+ Bình thương 100 – 500 G/l
+ Đơn vị tính Giga/ lít ( G/l = 109/l ).
Lượng huyết sắc tố (Hb – Hemoglobine):
+ Hàm lượng huyết sắc tố có trong một lít máu toàn phần.
- Nam: 130 – 160
- Nữ: 120 -142
+ Đơn vị tính gam/lít (g/l).
Thể tích khối hồng cầu (HC – Hematocrit):
+ Thể tích khối hồng cầu chiếm chỗ trong một lít máu toàn phần.
- Nam: 0.4 – 0.47
- Nữ: 0.37 – 0.42
+ Đơn vị tính lít/lít ( l/l ).
Lượng huyết sắc tố trung bình hồng cầu (MCH – Mean Corpuscular Hemoglobine):
+ Công thức tính: lượng huyết sắc tố/ số lượng hồng cầu
+ Bình thường: 28 – 32
+ Đơn vị tính: picogam (pg ).
Thể tích trung bình hồng cầu (MCV – Mean Corpuscular Volume):
+ Công thức tính: thể tích khối hồng cầu/ số lượng hồng cầu
+ Bình thường: 85 – 95
+ Đơn vị tính: femtolit (fl).
Nồng độ huyết sắc tố trung bình HC (MCHC – Mean Corpuscular Hemoglobine Concemtration)
+ Công thức tính: lượng huyết sắc tố/ thể tích khối hồng cầu
+ Bình thường: 320 – 360
+ Đơn vị tính: gam/lít(g/l).
- Ứng dụng lâm sàng.
3.1. Các chỉ số hồng cầu.
3.1.1. Số lượng hồng cầu.
Số lượng hồng cầu tăng: cô đặc máu (mất nước, nôn nhiều, đi ngoài…), đa hồng cầu thực (bệnh Vaquez).
Số lượng hồng cầu giảm: có thể đi kèm giảm lượng huyết sắc tố và hematocrit, nhưng không phải mức độ lúc nào cũng song hành.
Sai số về số lượng hồng cầu:
+ Hồng cầu bị ngưng kết (tan máu tự miễn): số lượng hồng cầu giảm, MCV tăng, MCHC cao trên 380 g/l. Trường hợp này sử dụng được kết quả lượng huyết sắc tố , còn hematocrit thì sử dụng phương pháp ly tâm vi thể tích hoặc ủ mẫu máu ở 37 độ C trong vòng 30 phút rồi đếm lại. Cần kiểm tra kỹ ống máu khi nhận bệnh phẩm.
+ Tăng độ nhớt huyết tương: với thời gian và áp lực hút thông thường của máy đếm tế bào có thể gây ra giảm ba dòng ngoại vi giả tạo do máu bị quánh nên máy hút không đủ máu.
+ Lắc ống máu không kỹ: nếu hút ở phần trên của ống máu sẽ gây hiện tượng giảm hồng cầu rõ rệt và không tương ứng với tình trạng lâm sàng. Nếu hút ở phần đáy ống sẽ gây tăng hồng cầu giả tạo, đồng thời gây giảm rõ rệt số lượng tiểu cầu. Cần kiểm tra và đối chiếu số lượng tiểu cầu trên lam nhuộm giemsa.
+ Do hồng cầu nhỏ, tiểu cầu to, cụm tiểu cầu, mảnh hồng cầu, tan máu, rối loạn đông máu, bạch cầu quá nhiều…
+ Máu bị đông, hồng cầu bị vỡ hoặc lượng máu lấy làm xét nghiệm không đủ… đều dẫn đến sai kết quả.
3.1.2. Lượng huyết sắc tố.
Thể hiện trung thành nhất tình trạng thiếu máu, đặc biệt trong những tình trạng thiếu máu do nguyên nhân mạn tính. Theo định nghĩa của Tổ chức y tế giới thì Thiếu máu là tình trạng giảm lượng huyết sắc tố lưu hành trong máu ngoại vi so với người bình thường cùng giới, cùng lứa tuổi, sống trong cùng một môi trường sống.
Đây là chỉ số cơ bản, khá tin cậy và chính xác trên kết quả của máy đếm tế bào tự động để đánh giá tình trạng thiếu máu.
Đề xuất phân loại mức độ thiếu máu mạn tính dựa vào lượng huyết sắc tố [2] ( chỉ có tính chất tham khảo vì còn phối hợp với tình trạng lâm sàng của bệnh nhân ).
+ Trên 100 g/l: thiếu máu nhẹ, không cần truyền máu.
+ Từ 80-100 g/l: thiếu máu vừa, cân nhắc nhu cầu truyền máu.
+ Từ 60-80 g/l: thiếu máu nặng, cần truyền máu.
+ Dưới 60 g/l: cần truyền máu cấp cứu.
Sai số: lượng huyết sắc tố có thể bị tăng giả tạo do lấy mẫu làm vỡ hồng cầu, huyết tương bị đục (lấy máu ngay sau khi ăn, bệnh paraprotein ) hoặc số lượng bạch cầu tăng cao.
3.1.3. Thể tích khối hồng cầu (Hematocrit).
Rất có giá trị trong việc đánh giá và theo dõi các tình trạng mất máu cấp: thiếu máu do xuất huyết tiêu hóa, giãn vỡ tĩnh mạch thực quản…do hiện tượng bù trừ của cơ thể máu được huy động từ các cơ quan dự trữ máu như lách, hệ tĩnh mạch sâu… nên giá trị huyết sắc tố thay đổi chậm hơn so với lượng máu đã mất.
Sai số do lấy mẫu garo quá lâu làm máu bị cô đặc, do tỷ lệ chất chống đông không đúng, lắc trộn mẫu không đều, máu lấy quá lâu không XN làm thể tích tế bào thay đổi.
Giá trị hematocrit cần được duy trì ổn định ở mức tối thiểu 0.25 l/l hoặc ở mức 0.30 l/l ở những bệnh nhân mắc bệnh tim hoặc phổi bằng truyền khối hồng cầu [3].
3.1.4. Áp dụng phân loại thiếu máu.
Phân loại thiếu máu là nhu cầu cần thiết để định hướng và tìm nguyên nhân. Trong các yếu tố để phân loại thiếu máu, hình thái hồng cầu và các chỉ số hồng cầu đóng vai trò quan trọng. Bên cạnh đó, các chỉ số hồng cầu cũng rất có ý nghĩa trong quá trình theo dõi đáp ứng điều trị theo nguyên nhân.
Có nhiều cách phân loại thiếu máu: theo mức độ thiếu máu, theo tiến triển của thiếu máu, theo nguyên nhân (tại tủy hay ngoài tủy). Cách phân loại thiếu máu dựa vào hình thái và các chỉ số hồng cầu dễ áp dụng, phổ biến trong thực tế cũng như trong các sách giáo khoa về huyết học.
Một số chỉ số cơ bản dùng trong phân loại thiếu máu:
+ Thể tích trung bình hồng cầu (MCV):
- MCV < 80 fl: hồng cầu nhỏ.
- MCV > 100 fl: hồng cầu to.
+ Lượng huyết sắc tố trung bình hồng cầu và nồng độ huyết sắc tố trung bình HC (MCH, MCHC):
- Thiếu máu nhược sắc: MCH <28pg và/hoặc MCHC <280 g/l.
- Thiếu máu bình sắc: MCH và MCHC trong giới hạn bình thường.
- Nếu MCH>34 pg và/hoặc MCHC >380 g/l: cần kiểm tra lại.
+ Dải phân bố kích thước hồng cầu (RDW):
- RDW = 11-14%: Hồng cầu kích thước đồng đều
- RDW >14% : Hồng cầu to nhỏ không đều
Phân loại thiếu máu dựa vào kích thước hồng cầu (MCV) và dải phân bố kích thước hồng cầu

Cụ thể một số trường hợp thiếu máu thường gặp
Thiếu máu nhược sắc hồng cầu nhỏ:
+ Thalassemia thể nặng và trung bình, đơn độc hoặc phối hợp với một bệnh huyết sắc tố khác.
+ Thiếu máu thiếu sắt do mất máu mạn, thiếu dinh dưỡng, kém hấp thu, tăng nhu cầu.
+ Rối loạn chuyển hoá sắt
Thiếu máu bình sắc hồng cầu bình thường:
+ Thiếu máu trong bệnh mạn tính.
+ Mất máu cấp:
- Giai đoạn cấp tính: hầu như không ảnh hưởng đến MCV và RDW.
- Giai đoạn sau: hiện tượng tăng HC lưới và hiện tượng thiếu sắt.
+ Tan máu
+ Tăng thể tích huyết tương quá mức (có thai, truyền dịch quá nhiều).
+ Suy tuỷ xương.
+ Thiếu máu dinh dưỡng giai đoạn sớm:
- Lượng huyết sắc tố chưa giảm.
- Hồng cầu to nhỏ không đều và RDW tăng dần (do có một quần thể mới tạo ra bị thay đổi kích thước: nhỏ hoặc to hơn – tùy vào nguyên nhân). Đây cũng là chỉ số quan trọng để theo dõi đáp ứng điều trị thiếu máu dinh dưỡng.
+ Tuỷ bị xâm lấn
+ Các bệnh về gan, thận, nội tiết.
Thiếu máu bình sắc hồng cầu to:
+ Suy tủy xương.
+ Thiếu vitamin B12 và acid folic.
+ Rối loạn tổng hợp AND.
3.2. Các chỉ số bạch cầu..
3.2.1. Thay đổi số lượng bạch cầu.
Số lượng bạch cầu thay đổi theo tuổi, trong các điều kiện sinh lý khác nhau và biến đổi trong một số bệnh lý (khi số lượng bạch cầu vượt quá hoặc giảm thấp hơn giá trị bình thường):
+ Số lượng bạch cầu giảm ở phụ nữ bắt đầu kỳ kinh, ở người già và trong một số tình trạng nhiễm độc, bệnh lý tạo máu…
+ Số lượng bạch cầu tăng: ở phụ nữ sau kỳ kinh, khi mang thai, ở trẻ sơ sinh và trong các tình trạng nhiễm trùng, bệnh lý tạo máu…
3.2.2. Thay đổi trong công thức bạch cầu.
Bạch cầu hạt trung tính:
+ Tăng khi số lượng trên 6 G/l, có thể tăng sinh lý sau bữa ăn, sau vận động nặng (tăng ít và tạm thời). Tăng bệnh lý trong nhiễm trùng cấp tính (viêm phổi, viêm ruột thừa, viêm túi mật, ap se…), trong nhồi máu cơ tim, nhồi máu phổi cấp, sau phẫu thuật lớn có mất nhiều máu và trong bệnh lý tạo máu.
+ Giảm khi số lượng thấp hơn 1,5 G/l, có thể gặp trong những tình trạng nhiễm độc nặng, nhiễm khuẩn tối cấp, sốt rét, sau điều trị một số thuốc và bệnh lý tạo máu.
Bạch cầu hạt ưa acid:
+ Tăng khi số lượng tuyệt đối trên 0.8 G/l : nhiễm ký sinh trùng, dị ứng, một số bệnh máu…
+ Giảm: Nhiễm khuẩn cấp, tình trạng sốc, điều trị corticoid, bệnh Cushing…
Bạch cầu hạt ưa base:
+ Tăng trên 0.15 G/l, gặp trong nhiễm độc, hội chứng tăng sinh tủy.
+ Giảm: suy tủy xương, dị ứng.
Bạch cầu mono: tăng khi số lượng trên 0.4 G/l: nhiễm virus, gặp sau tiêm chủng, sốt rét, bệnh Leucemi.
Bạch cầu lympho:
+ Tăng khi số lượng trên 4 G/l: nhiễm trùng mạn tính (lao, viêm khớp…), nhiễm virus, trong bệnh máu ác tính.
+ Giảm số lượng dưới 1 G/l: nhiễm khuẩn cấp, sau xạ trị, bệnh tự miễn, bệnh tạo máu và sau điều trị hóa chất.
3.2.3. Các thông báo bất thường trên kết quả của máy.
Khi số lượng bạch cầu tăng, hoặc tăng từng thành phần bạch cầu: kết quả hiển thị dấu H (High) ở ngay sau số lượng bạch cầu (WBC). Khi số lượng hay tỷ lệ giảm: kết quả kèm theo dấu L (Low).
Khi kết quả số lượng bạch cầu có dấu báo “!” hoặc “F”: có bất thường về công thức bạch cầu, cần kiểm tra lại trên lam máu nhuộm giemsa.
Máy báo OVER: số lượng vượt quá khả năng đếm của máy, đó cần kiểm tra lại trên lam máu và pha loãng mẫu xét nghiệm rồi đếm lại.
Số lượng bạch cầu có thể tăng giả tạo:
+ Do tăng sức bền hồng cầu nên dung dịch phá vỡ hồng cầu của máy không đủ thời gian làm vỡ hồng cầu, máy sẽ đếm lẫn vào bạch cầu. Cần kiểm tra lại và so sánh trên tiêu bản máu ngoại vi.
+ Do cryoglobulin, cryofibrinogen, đám tiểu cầu, hồng cầu có nhân, hồng cầu có KSTSR, tiểu cầu khổng lồ… máy đếm lẫn vào số lượng bạch cầu.
3.3. Các chỉ số tiểu cầu.
Số lượng tiểu cầu giảm: giảm sản xuất (suy tủy xương, bệnh máu ác tính lấn át, ung thư di căn tủy xương), tăng tiêu thụ (xuất huyết giảm tiểu cầu, rối loạn đông máu tiêu thụ).
Số lượng tiểu cầu tăng: hội chứng tăng sinh tủy, thiếu máu thiếu sắt, sau cắt lách, tăng do phản ứng sau một số bệnh lý: ung thư di căn tủy xương, u thận, u gan…
Bất thường gặp phải
+ Giảm tiểu cầu giả tạo có thể gặp do tiểu cầu tăng kết dính: lấy máu quá lâu làm hoạt hóa tiểu cầu, lấy mẫu vào ống thủy tinh làm tiểu cầu kết dính do thành ống làm hoạt hóa và kết dính tiểu cầu, tiểu cầu tập trung xung quanh bạch cầu…
+ Tăng tiểu cầu giả tạo: do mảnh hồng cầu vỡ hoặc hồng cầu kích thước quá nhỏ (MCV < 65 fl) làm máy đếm nhầm thành tiểu cầu. Trong mẫu máu lẫn bụi bẩn cũng có thể làm máy đếm nhầm thành tiểu cầu. Một số trường hợp do máy nối đất không tốt gây hiện tượng nhiễu nên các xung điện nhỏ sẽ được máy ghi nhận là các tiểu cầu.
Một số trường hợp do số lượng tiểu cầu quá cao nên máy cũng không đếm được (máy báo: OVER). Cần kiểm tra trên lam máu và pha loãng rồi đếm lại.
TÀI LIỆU THAM KHẢO
- Kỹ thuật xét nghiệm Huyết học-Truyền máu. Chủ biên: GS. Bạch Quốc Tuyên. Nhà xuất bản Y học. 1984.
- Bài giảng Huyết học-Truyền máu. Chủ biên: GS. TSKH. Đỗ Trung Phấn. Nhà xuất bản Y học. 2004.
- Cẩm nang điều trị nội khoa. Chủ biên: GS. Phạm Khuê. NXB Y học. 1998.
- Xét nghiệm sử dụng trong lâm sàng. Tác giả: GS. Nguyễn Thế Khánh và GS. Phạm Tử Dương. Nhà xuất bản Y học. 2003.
- Automated Blood Counts and Differentials. J.D. Bessman, Trường đại học tổng hợp Hopkins. 1986.
- Hematology: basic principles and practice. 2nd edition (1995). R. Hoffmann. NXB Churchill Livingstone. NewYork.